심부전 환자 대상 국내 양적 간호연구 분석 및 중재연구의 질 평가
Research Trends in Quantitative Nursing Studies and Quality Assessment of Intervention Studies in Patients with Heart Failure in South Korea
Article information
Abstract
Purpose: The purpose of this review was to identify the current status of nursing studies on heart failure (HF) patients in South Korea and to suggest future study direction. Methods: A literature review of databases such as KoreaMed, KERIS and nursing and allied health journal were searched with key terms ‘heart failure’ and ‘nursing’ for the period from January 2000 to February 2017. A total of 35 studies including 28 articles and 7 theses met the inclusion criteria. Results: Twenty-seven out of 35 studies were observational studies on outpatients and most of the studies did not mention the ejection fraction and New York Heart Association functional classification class (NYHA class) in the inclusion criteria. Self-care and health-related quality of life as psychological factors, and physical activity as a biological factor, were used as main variables. However, we found it difficult to understand how much score indicates better quality of life because of an inconsistent and wide score. In quality assessment, 8 intervention studies had no serious flaws. Conclusion: Further studies should consider more biological and social factors influencing HF. The quality assessment with respect to nursing intervention studies in HF showed that randomized and double-blind trials are needed.
서 론
1. 연구의 필요성
심부전은 심장의 기능 혹은 구조적 이상으로 심실이 혈액을 충 분히 뿜어내지 못하여 신체에 필요한 만큼의 산소를 전달하지 못 하는 만성 진행성 비가역적 질환이다[1]. 최근 급속한 인구 고령화 와 더불어 심부전의 주요 원인인 심근경색의 발생률 증가, 스텐트삽 입술과 같은 치료기술의 발전에 따른 심혈관 질환의 만성화 경향으 로 인해 선진국에서는 성인 인구의 약 1-2%에서 심부전을 앓고 있으 며[2], 특히 70세 이상 노인에서는 약 10%가 심부전 환자로 보고되고 있다[3]. 미국의 경우, 약 510만 명 이상이 심부전 환자로 치료받고 있 고, 이 수치는 매년 증가하고 있으며[4], 국내에서도 심부전 유병률 은 2002년 0.75%에서 2013년 1.53%로 10여년 사이에 2배 가까이 증가 하고 있고, 40-60세의 유병률은 1%, 60-80세는 5.5%, 80세 이상에서 는 12.6%로, 연령이 증가함에 따라 심부전 유병률은 매우 가파르게 증가하고 있다[5].
심부전은 심장의 부담을 낮추거나 수축력을 증가시키는 효과적 인 약물의 개발과 심율동전환 제세동기 삽입, 좌심실 기계적 보조 장치와 같은 다양한 치료적 접근에도 불구하고, 증상악화로 인한 재입원 및 삶의 질 저하가 심각한 건강문제로 대두되고 있다[4,6,7]. 심부전 환자에서 이런 건강문제 발생을 감소시키기 위한 관리전략 으로 중요한 것은 올바른 약물복용과 더불어 지속적인 운동, 균형 잡힌 식사, 염분조절 등의 생활양식 교정과 같은 자가간호이다[1,8-10]. 지금까지 국외에서 수행된 심부전 관련 연구들은 환자의 재입 원 및 사망률을 줄이고 환자 및 가족의 삶의 질 향상을 목표로 급 성기 입원환자부터 외래를 통해 가정에서 치료를 받고 있는 환자, 인지기능이 저하된 노인환자 및 말기 심부전 환자까지 심부전을 진 단받고 다양한 상태에 있는 환자를 대상으로 연구가 수행되었다 [3,6,11]. 또한 우울, 운동, 약물복용 이행과 같은 특정 요소에 초점을 둔 다양한 중재개발 연구까지 광범위한 연구가 진행되고 있다[6,12]. 이는 만성 진행성 비가역적이라는 심부전의 특성과도 연결되는 부 분으로, 초기 진단과 급성 악화 상태의 대상자는 증상의 악화라는 공통점만 있을 뿐 실제 대상자의 신체 상태와 질병에 대한 대상자 의 인식 등은 차이가 있다[1,11]. 또한 입원 또는 가정에서 외래를 다 니는지, 중년인지 노년인지, 말기 심부전으로 보존적 관리만 가능 한 상태인지 적극적 중재가 가능한지 등에 따라 대상자에 대한 접 근 기준이 달라지므로 심부전 환자 대상 연구에서 포함되는 환자 에 대한 구체적인 설명은 해당 연구에 대한 이해와 적용에 필수적 이다[13]. 간호학 분야 국외 연구에서도 심부전 환자 대상 퇴원교육 이나 가정 내 자가관리 교육과 같은 환자 및 가족중심 교육중재, 모 바일을 이용한 중재 등 다양한 연구가 진행되고 있으며, 대부분 무 작위 대조군 실험연구를 통해 대상자를 엄격하게 선정하여 결과를 도출하였다[9,14,15].
한편, 국내의 경우 심부전 환자 대상 연구는 주로 의학을 중심으 로 이루어지고 있다. 2010년부터 체계적으로 진행한 국내 심부전 환 자특성 파악 연구에 따르면[5,16], 국내 심부전 환자들의 기본 특성 과 심부전 유형, 예후에 영향을 주는 위험요인 등은 미국이나 유럽 환자와 차이가 있다. 때문에 국내 심부전 환자 진단 기준과 구체적 인 치료방안의 필요성이 강하게 대두되어 해당 임상진료지침이 최 근 정립되었다[1]. 이와 같은 흐름은 간호학에서도 국내 심부전 환 자들의 질병특성을 고려한 환자중심의 연구 수행 및 중재 개발의 필요성을 시사하고 있다. 국내 간호학 분야에서는 2000년대 이후부 터 심부전 환자 연구가 일부 진행되기 시작하였으며, 최근 심혈관계 질환의 높은 유병률과 노인 인구 증가로 인해 점차 심부전 환자 간 호 및 삶의 질 향상에 대한 관심이 크게 증대되었다[5,17]. 특히 2002 년부터의 연도별, 성별 및 나이별 심부전 환자 유병률 분석이 체계 적으로 이루어져 2016년에야 보고되었는데, 국내 심부전 환자는 지 속적으로 증가하고 있으므로 예방과 관리 방안이 필수적이라고 밝 히고 있어 심부전 환자에 대한 국내 연구는 더욱 더 증가할 것으로 예상된다[5]. 따라서 지금까지 진행된 심부전 환자와 관련된 국내 양적 간호연구를 고찰하여 연구의 흐름과 방향을 명확하게 파악하 는 것이 필요하다.
지금까지의 문헌고찰 연구는 연구 결과를 합산하여 결론을 제시 하거나 특정 중재의 효과 여부를 판단하기 위한 체계적 문헌고찰 및 메타분석 방법론을 활용한 연구가 많이 수행되었다. 그러나 체 계적 문헌고찰 방법은 연구 선정에 엄격한 기준을 적용하여 합성 가능한 양적 결과를 종합하여 일관된 결론을 제시하는 방법론이 므로, 선정된 연구들이 이질적이라면 왜곡된 결론을 유도할 수 있 고 연구대상자나 질병 특성이 정확하게 보고되어 있지 않으면 결론 을 도출하기가 매우 어렵다는 단점이 있다[18]. 본 연구는 심부전 환 자를 대상으로 진행한 국내 간호연구가 어떤 내용을 연구하였는지 파악하는 것이 목적이므로 변수와 주제, 연구방법에 제한을 두지 않고 포괄적으로 고찰하는 것이 필요하다. 때문에 체계적 문헌고찰 방법보다는 지금까지의 연구결과에 대한 포괄적인 분석 및 정리가 가능한 방법론인 서술적 문헌고찰(narrative review) 방법을 활용하 고자 한다. 해당 주제에 대한 다양한 설계의 연구들(different types of research designs)을 서술적으로 종합하고 분석하는 것은 개별 연 구자들이 해당 주제에 대한 연구 흐름을 정리하는 시간을 줄여주 고 불필요한 반복연구를 피할 수 있다는 장점이 있다[18]. 따라서 본 연구에서는 심부전 환자 대상 국내 간호연구의 현재를 파악하고 폭 넓은 결론과 발전 방향을 모색함으로써, 국내 심부전 환자간호에서 향후 연구방향을 제시하고 나아가 심부전 환자에 적절한 간호중재 개발을 위한 기초자료를 제시하고자 한다.
2. 연구 목적
본 연구의 목적은 국내 주요 간호학회지와 학위논문에 발표된 심 부전 환자관련 양적 간호연구를 대상으로 연구의 일반적 특성과 주요 연구변수를 분석하고 간호중재 연구의 질을 평가하는 것으로 구체적 목표는 다음과 같다.
첫째, 심부전 환자 대상 국내 양적 간호연구의 일반적 특성을 파 악한다.
둘째, 심부전 환자 대상 국내 양적 간호연구에 사용된 주요 변수 를 분석한다.
셋째, 심부전 환자 대상 국내 간호중재 연구의 질을 평가한다.
연구 방법
1. 연구 설계
본 연구는 심부전 환자를 대상으로 한 국내 양적 간호연구를 분 석한 문헌고찰 연구이다.
2. 연구 대상
본 연구는 2000년 1월 1일부터 2017년 2월 28일까지 국내 간호학 연구자에 의해 수행된 국내 학회지 발표 논문 중에서 양적 연구를 대상으로 하였다. 또한 해당 주제에 대한 간호연구 분석 결과를 포 괄적으로 고찰[18]하기 위해 학위논문도 대상 논문에 포함하였다.
3. 자료 수집 방법 및 자료의 질 평가
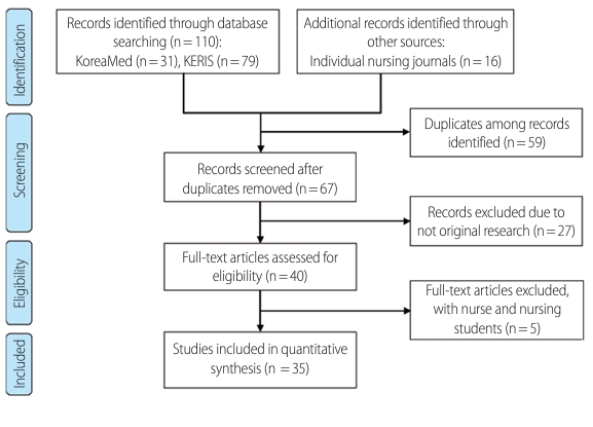
분석대상 논문은 코리아메드(KoreaMed)와 한국교육학술정보 원(KERIS) 데이터베이스를 이용하여 심부전(heart failure), 심근병증 (cardiomyopathy), 간호(nursing)를 키워드로 검색하였다. 또한 코리 아메드(KoreaMed)에 등재되지는 않았으나, 심부전 환자 간호연구 가 포함될 수 있는 개별 간호학회지 즉, 노인간호학회지, 임상간호연 구, 중환자간호학회지도 분석대상에 포함하였다. 검색 결과, 코리아 메드(KoreaMed)에서는 31편, 한국교육학술정보원(KERIS)에서는 79편, 개별 학회지에서는 16편이 검색되었다. 이중 중복된 논문 59 편, 원저가 아닌 논문 27편, 심부전 환자가 대상이 아니라 간호사 또 는 간호대학생이 대상인 논문 5편은 제외하였다. 논문 내 언어가 영 어라도 국내 학술지에 출판된 경우는 포함하였으나 해외 학술지는 포함하지 않았고, 학위논문과 학술지에 이중으로 검색된 논문은 학술지 논문으로 선정하였다(Figure 1). 최종 학술지 논문 28편, 학 위논문 7편, 총 35편을 분석대상으로 하였다. 본 연구는 2인의 공동 연구자들이 심도있는 논의를 통해 선정기준을 적용하였으며, 각 논 문의 발표연도, 연구설계, 연구대상자, 연구방법론, 주요 변수 및 주 요 연구결과 등으로 구분하여 메트릭스를 작성하고 분석하면서 각 각의 논문의 질을 평가하였다. 연구의 질 평가 결과 35편 논문 모두 적절하다고 판단하여 분석대상에 포함하였다.
4. 자료 분석
연구자들은 각자 논문을 읽고 분석하면서 매 자료마다 분석한 내용을 기록하고 메모하였다. 연구자들은 매주 1회 3시간씩 총 4회 에 걸쳐 오프라인 모임을 통해 모든 문헌과 분석한 내용을 검토하 고 공통된 합의를 도출하였다. 각 자료의 통합을 위해 1차 자료제시 메트릭스를 통해 Table 1을 도출하였다.
Table 1을 기본으로 하여 본 연구의 목적을 수행하기 위해 심부전 환자 대상 연구의 선정기준과 배제기준은 심부전 환자 분류 시 중요 진단기준인 좌심실박출계수(Left ventricular ejection fraction, LVEF) 와 NYHA 중증도 분류체계(New York Heart Association functional classification class) 포함 여부를 기준으로[1,13]으로 분석하였다.
심부전 환자 대상 주요 관련 변인은 생물심리사회적 모델(biopsychosocial model)에 따라 분석하였다. 생물심리사회적 모델은 건강 의 개념이 생물학적 영역 뿐 아니라 심리적, 사회적 영역까지 포함한 다는 것에 근거하여 인간의 건강행동을 생물학적, 심리적, 사회적 영역의 상호작용으로 설명하였다[19]. 환자관리에 대한 전인적 접근 의 기초를 제공하고 있어 심장질환 대상자 연구에도 많이 적용되고 있는 모델로서[20], 이 모델의 각 영역에는 다음과 같은 변수가 포함 될 수 있다. 생물학적 영역(나이, 성별, 질병기간, NYHA 중증도 분류 체계 등), 심리적 영역(우울, 불안, 행위적 요인 등), 사회적 영역(교육 수준, 결혼상태, 직업, 사회적 지지, 문화 등). 따라서 심장 기능부전 이라는 생물학적 문제(질병)와 우울이나 사회적 고립 등의 심리사 회적 문제가 대상자의 건강상태에 복합적으로 영향을 미치는 심부 전 환자에서 주요 변수를 분석하기 위한 틀로서 적절한 모델이다. 주요 연구변인 중 건강관련 삶의 질은 환자가 그들의 건강상태 혹 은 치료결과에 대해 어떻게 생각하고 실제 경험하고 있는 지에 대 한 직접적인 질 평가 개념, 즉 환자보고성과(patient reported outcome) 를 측정할 수 있는 중요 변인으로서 이에 대한 보다 면밀한 검 토가 요구되어지므로[21], 건강관련 삶의 질을 측정한 연구의 내용 을 추가적으로 분석하였다.
간호중재 연구를 위한 평가는 van Tulder의 평가도구[22]를 사용 하였다. 본 평가도구는 코크란 연합에서 무작위대조시험(Randomized controlled trials, RCT) 문헌의 질 평가시 적합한 도구로 권장하 고 있는 도구로서[23], 12개 항목에 대해 ‘예’와 ‘아니오’로 표시하여 6 개 이상의 항목이 ‘예’인 경우를 문헌의 질이 높은 것으로 평가하고 있다. 실제 본 연구에 포함된 중재연구가 모두 RCT 연구는 아니므 로 비무작위실험연구를 위한 평가도구를 사용하는 것도 고려해볼 수 있겠으나, 이는 RCT를 평가하기에는 한계가 있다. 오히려 RCT 평 가도구를 사용하면 RCT 연구가 아닌 연구의 어떤 부분들이 부족 한지를 정확하게 파악할 수 있어 추후 RCT를 계획할 때 필요한 부 분을 연구자들이 정리할 수 있으므로 이 평가도구를 선정하였다.
수집된 자료는 Excel 2013 프로그램을 이용하여 기술통계(실수와 백분율)로 분석하였다.
연구 결과
1. 일반적 연구 특성
심부전 환자 대상 연구의 연도별 변화와 연구유형별 특성은 다 음과 같다(Table 1).
심부전 대상자 관련 국내 간호연구는 2000년 이후 매 5년마다 약 2배씩 논문 편수가 증가하였다. 학술지 논문이 28편(80%)으로 대부 분이었고, 7편의 학위논문 중에서 1편만 박사학위 논문이었다. 연구 설계는 실험연구 8편(22.9%), 관찰연구 27편(77.1%)으로 나타났으며, 관찰연구 중에서는 횡단적 조사연구가 21편(60.0%)으로 가장 많았 다. 실험연구의 대상자 수는 31-60명 사이가 가장 많았고 조사연구 는 101-150명 사이가 대부분이었으며, 외래환자(outpatient)를 대상 으로 한 연구가 85.7%를 차지하였다.
연구대상자의 선정기준에서 좌심실박출계수(LVEF), NYHA 중 증도 분류체계(NYHA class)를 제시한 논문은 9편(25.7%)에 불과하 였다. 좌심실박출계수는 심부전 진단기준임에도 다양하게 제시되 었고, 중증도 기준인 NYHA 중증도 분류체계의 경우에도 1-4단계 모두를 포함하거나 일부 단계만 포함하는 등 다양하였다. 대상자 제외기준을 명확하게 언급한 논문은 20편(57.1%)으로 과반수 이상 이었다. 말기 심부전으로 인해 심장이식이 계획되었거나 심장판막 수술로 입원한 경우, 비심인성 호흡곤란의 원인 질환으로 치료받거 나 말기 환자인 경우, 정신과적 약물을 복용하는 경우 등이 제외 기 준으로 제시되었다.
연구윤리에 대한 기관 심의를 받은 논문은 19편(54.3%)에 불과하 였고, 연구대상자의 권리보호에 대해 기술하지 않은 논문도 10편 (28.6%)이었다. 그러나 2016년 이후의 연구들은 모두 기관 심의를 받 은 것으로 나타났다. 자료 수집 방법은 설문지와 의무기록으로 자 료를 조사한 경우가 각각 34편으로 가장 많았고, 자료 분석 방법으 로는 교차분석, 일원배치 분산분석, 독립표본 t-검정, 상관분석의 단변량 통계분석 방법이 주를 이루었다(Table 1).
2. 주요 연구 변수와 관련 측정도구
생물심리사회적 모델(biopsychosocial model)에 따라 주요 연구 변수를 생물학적, 심리적, 사회적 영역으로 분석한 결과는 다음과 같다(Table 2).
생물학적 영역에는 신체활동, 인지기능, 증상경험의 순서로 이들 3개 변수가 포함되었는데, 신체활동(13회) 변수가 가장 많이 나타났 고 측정도구로는 Korean Activity Scale Index (KASI)가 주요하게 사 용되었다.
심리적 영역에는 자가간호, 건강관련 삶의 질, 우울, 약물 순응도, 불안, 자기효능감의 순서로 이들 6개 변수가 포함되었다. 자가간호 (17회) 측정을 위해 European Heart Failure Self-care Behavior scale (EHFScBS)과 Self-Care of Heart Failure Index (SCHFI)가 사용되었고, 건강관련 삶의 질(13회)은 Minnesota Living with Heart Failure Questionnaire (M-LHFQ), Kansas City Cardiopathy Questionnaire (KCCQ), 36 item Short Form survey (SF-36)가 사용되었다. 우울(8회)은 Beck’s Depression Inventory (BDI), Center for Epidemiologic Studies Depression Scale (CES-D), Hospital Anxiety and Depression Scale (HADS)이 주로 사용되었다.
사회적 영역에는 질병에 대한 지식과 사회적지지가 포함되었다. 질병에 대한 지식(7회)은 Dutch Heart Failure Knowledge Scale (DHFKS) 가, 사회적지지(6회)는 Social Support가 주요하게 사용되었다.
이상의 분석 결과 세가지 영역 중 심리적 영역에 포함된 변수가 47개 추출되어 가장 많았고, 다음으로 생물학적, 사회적 영역의 순 으로 주요 연구개념이 많이 연구되었다. 개별 변수가 연구된 횟수로 도 상위 3개 중 2개는 심리적 영역(자가간호, 건강관련 삶의 질)이었 고 1개는 생물학적 영역(신체활동)이었다.
한편, 주요 변수의 측정을 위해 실제 사용된 도구에 대해 과반수 이상이 신뢰도를 보고한 반면, 타당도는 보고하지 않았다.
3. 건강관련 삶의 질을 측정한 연구 분석
최근 심부전 환자 관리의 가장 중요한 치료목표인 동시에 환자 건 강결과로서 재입원, 사망률, 증상악화의 직간접 측정변수로 간주되 고 있는 건강관련 삶의 질을 종속변수로 하여 수행된 7편의 관찰연 구와 5편의 중재연구 논문을 분석한 결과는 다음과 같다(Table 3).
관찰연구에서는 M-LHFQ, KCCQ, SF-36 등의 도구를 이용하여 주로 삶의 질을 측정하였고, 신체적 기능제한, 우울, 증상관리, 사회 적지지, 가족지지, 규칙적 운동 수준, 일일 나트륨 섭취량 등이 건강 관련 삶의 질에 영향을 미치는 요인으로 제시되었다. 중재연구에서 는 M-LHFQ 또는 KCCQ를 측정도구로 사용하였고, 중재방법으로 는 개별 중재와 더불어 퇴원 후 상담의 복합형태를 이용한 연구가 4 편으로 많았다. 주요 연구결과, 자가관리, 건강정보 활용능력 강화, 맞춤형 지지교육, 걷기운동 중재는 대조군에 비해 실험군의 삶의 질이 증가하였으나 동기강화 면담 중재는 통계적으로 유의한 차이 가 없었다.
가장 많이 사용된 도구인 M-LHFQ와 KCCQ로 건강관련 삶의 질 을 측정한 점수를 살펴보면, M-LHFQ는 21.28-48.24점 범위(100점 만점, 점수가 높을수록 삶의 질이 나쁨)이었고 KCCQ는 65.53-84.00 점 범위(100점 만점, 점수가 높을수록 삶의 질이 좋음)로 연구에 따 라 삶의 질 수준의 차이가 크게 나타났다.
4. 간호중재 연구의 질 평가
총 8편의 중재연구를 van Tulder의 평가도구[22]에 따라 분석한 결과, 1편을 제외한 7편은 12개 항목 중 6개 이상의 항목에서 적절하 다고 평가되었다. 8편 논문 모두 적절하다고 평가된 항목은 5개로, ‘실험군과 대조군으로 무작위 할당된 대로 자료가 분석되었는가?’, ‘결과보고를 선택적으로 하진 않았는가?’, ‘결과 변수가 연구 초기 단 계에서 실험군과 대조군에 고루 포함되었는가?’, ‘동시 중재가 배제 되었거나 혹은 실험군과 대조군 모두 유사하였는가?’, ‘실험군과 대 조군 모두 종속변수 측정시점이 유사하였는가?’이었다. 그러나 무 작위 배정, 맹검 기준, 탈락률의 적절성 항목은 충족되지 못한 경우 가 많았으며, 특히 중재배정은닉과 환자/치료제공자/결과관찰자 이 중맹검은 거의 충족되지 못하였다(Table 4).
논 의
본 연구는 2000년부터 2017년 2월까지 수행된 심부전 환자 대상 국내 간호학분야의 양적 간호연구를 포괄적으로 고찰하여 연구동 향을 파악함으로써, 향후 국내 심부전 환자 특성에 맞는 근거기반 간호중재와 관련지식의 축적을 도모하고자 수행되었다.
먼저, 연구의 일반적 특성을 살펴본 결과, 외래 환자를 대상으로 한 관찰연구가 대부분이었고, 수행된 중재연구 모두 퇴원 전 1회 교 육과 퇴원 후 정기적인 상담으로 이루어졌다. 만성 진행성 질환이라 는 심부전의 특성 상 적절한 자가관리가 강조되기 때문에 외래 환 자 대상인 연구가 많은 것으로 유추된다[16]. 한편, 연구대상자의 선 정기준에서 심부전 환자의 진단 및 중증도 기준에서 가장 중요한 준거인 좌심실박출계수와 NYHA 중증도 분류체계가 명확히 언급 되지 않는 경우가 다수였는데, 이는 연구결과를 임상실무에 적용 함에 있어 환자 건강상태를 고려한 맞춤형 교육이나 중재를 제공 하는 데 어려움을 줄 수 있다. 즉 심부전 환자의 경우 좌심실박출계 수가 40% 이하 또는 40-50% 범주에 속하느냐에 따라 좌심실 수축기 능 저하 심부전(heart failure with reduced ejection fraction) 또는 좌심 실 수축기능 보전 심부전(heart failure with preserved ejection fraction) 으로 나뉘어 각각의 기전 및 치료접근법이 다르다[1]. 또한 NYHA 중증도 분류체계 중 4단계는 말기 심부전으로, 자가간호에 초점을 둔 간호보다는 호스피스 완화 간호 및 가족참여 간호에 중 점을 두어야 한다[24]. 이렇듯 좌심실박출계수와 NYHA 중증도 분 류체계를 어떻게 구분하여 연구대상자를 선정하느냐에 따라 그에 따른 연구결과를 추후 임상실무에 달리 적용하게 되므로, 연구대 상자 선정시에는 이들 두 변인에 대해서 반드시 분명하게 언급되어 야 한다[13,25]. 또한, 심부전 관리에서 가장 중요한 점은 대상자 각 각의 구체적인 병태생리적 상태와 증상 심각성에 따른 일상생활에 의 영향 정도를 명확하게 파악하여 최상의 자가관리 계획을 환자 와 공유하는 것이다[1]. 국내 심부전 환자는 다른 나라 환자에 비해 평균 나이가 1-4세 어린 경향이고 허혈성 심질환이 원인인 경우가 많았으며 알도스테론 길항제는 덜 처방된 반면 심근수축촉진제 (inotropics)는 많이 처방되는 등, 인종 및 사회문화적 환경에 따라 환자 특성에 차이가 있다[16]. 따라서 연구 주제에 따라 국내 심부전 환자의 특성을 구체적으로 분류하여 대상자를 선정하는 것이 영향 요인 판단이나 중재 효과 확인을 위해 도움이 되며, 이를 통해 해당 연구 결과를 어떤 상태의 대상자에게 적용가능한 지 판단하고 대 상자에 따른 최적의 간호중재를 계획하는 과정의 근거로 활용할 수 있을 것이다.
심부전 환자 대상 주요 연구변수를 생물심리사회적 모델에 따라 분석한 결과, 각 영역별 가장 많이 연구된 변수는 신체활동(생물학 적), 자가간호(심리적), 질병에 대한 지식(사회적)의 3개 변수로 나타 났다. 그러나 연구된 횟수가 많은 3개 중 2개는 심리적 영역(자가간 호, 건강관련 삶의 질)이었고 1개는 생물학적 영역(신체활동)이었다. 심부전 대상자의 긍정적 예후를 위해 건강관련 삶의 질이 전세계적 으로 중요한 연구주제로 다루어지고 있고 자가간호와 신체활동은 이의 주요 영향요인이자 핵심 중재로서 조명되고 있다는 연구흐름 이 국내 간호연구에서도 보이는 것으로 분석된다[4,14,26]. 반면, 생 물학적 영역과 사회적 영역으로 구분되는 변수가 상대적으로 적고 심리적 영역에 포함되는 변수가 대부분으로 나타나, 연구 주제가 심부전 환자의 심리적 영역에 집중되어 있었다. 심부전 환자는 심장 기능부전이라는 생물학적 문제(질병)로 인한 신체적 기능제한이 주요 문제이고 이에 대한 지식 부족이 결과적으로 삶의 질 감소와 재입원 등의 심리사회적 문제로 이어진다는 것을 고려하면 심부전 환자의 생물학적 및 사회적 영역에 대한 접근도 필수적이다 [6,24,25]. 또한 노인 인구에서 유병률이 급격히 증가하는 심부전의 질병특성상 노인환자가 많으므로 인지기능과 같은 생물학적 영역 은 특히 중요하게 고려되어야 한다[5]. 심부전 환자에서 인지기능 저 하에 대해 문헌고찰을 한 국외 연구에 따르면[3], 증상인지 및 자가 간호와 관련되어 인지기능을 주요 변수로 많이 연구하였고 환자 관 리 시 적용방안에 대해서도 고민하고 있었다. 그러나 국내에서는 인 지기능에 대한 연구 뿐 아니라 노인 심부전 환자에 대한 연구조차 미흡한 실정이다.
한편, 동일한 도구를 사용하였으나 이를 통해 측정하고자 하는 변수 명명이 일관되지 않은 경우가 많았다. 예를 들어, EHFScBS나 SCHFI를 사용하여 자가간호를 측정한 경우 자가간호 행위, 자가간 호 이행, 자가관리, 증상관리 등으로 표현되었고, KASI를 사용하여 신체활동을 측정한 경우 기능수행정도, 기능상태로 표현되었다. 이 는 연구 목적에 따라 연구자가 주요하게 보고자 하는 개념이 반영 된 결과로 생각된다. 그러나 사용한 용어의 불일치는 다른 연구들 간의 비교를 어렵게 만들어 근거 생성을 위한 자료 추출을 어렵게 한다[27]. 연구를 수행하는 궁극적인 목적이 근거 생성과 합성을 통 해 임상에 적용하는 것임을 감안한다면, 같은 도구를 사용하여 개 념 측정시 일관된 변수 명명도 고려되어야 할 필요가 있다.
주요 연구 변수 중 건강관련 삶의 질은 질병과 치료과정에서 자신 의 건강상태와 관련하여 환자가 직접 보고하는 변수로, 최근 직접적 인 질 평가 개념인 환자보고성과(patient reported outcome)로서 임상 연구에서 중요한 결과변수로 활용되고 있다[21,26]. 건강관련 삶의 질 유지는 심부전 환자 관리의 가장 중요한 목적인 건강한 상태 유 지와 입원율 및 사망률 감소에도 필수적이다[26]. 따라서, 치료관점 인 임상연구에서도 건강관련 삶의 질을 측정하고 그 결과를 실제 치 료현장에 반영하기 위한 실제적인 방법을 찾고 있다[21,26]. 즉, 기존 의 전자의료정보시스템으로 통합하여 그 결과를 바로 활용할 수 있 도록 체계를 정비하거나, 바쁜 의료현장에서 사용하기 쉬운 도구를 선정하거나, 환자의 증상이나 기능상태와 연결하여 종합적으로 해 석하기 위한 방안을 제시하기 위해 노력하고 있다[21]. 그러나 환자 가 스스로 평가하고 보고한다는 점에서 환자의 상태를 타당하고 민 감하고 언제든지 쉽게 측정할 수 있는 지가 중요한 문제로 제기되어 왔다[28]. 이런 우려로 인해 신뢰성 있고 타당한 측정도구에 대한 관 심이 증가하였으며, 실제 신뢰도와 타당도가 가장 적절하게 확보되 어 심부전 환자에게 많이 사용되는 삶의 질 도구는 M-LHFQ와 KCCQ 2가지로 알려져 있다[21,28]. 본 연구결과에서도 이 2개 도구 가 건강관련 삶의 질 측정을 위한 주요 도구로 나타났다. 그러나 각 연구에서 사용된 한국어 버전에 대한 타당도는 확보되지 않은 경우 가 많았다. 측정도구는 원도구의 타당도와 신뢰도가 확보되었다 할 지라도 다른 문화나 상태의 대상자에게 적용할 때에는 다시 타당도 와 신뢰도를 확보해야 하는 것이 원칙이므로, 측정 도구 선정시 이에 대한 확인이 요구된다[28]. 또한 건강관련 삶의 질의 측정결과에 대 한 일반적인 해석방향은 각 도구나 연구마다 제시되어 있지만, 측정 된 삶의 질 점수의 범위가 매우 넓어 이에 대한 해석과 의미 등 통합 적인 논의가 필요하다. 그러나 건강관련 삶의 질 연구에서는 영향요 인과 중재에 따른 변화 여부에만 집중하여 국내 심부전 환자의 삶의 질 수준에 대한 파악과 분석은 미흡하다. 선행 연구에서도 건강관 련 삶의 질 연구결과가 축적됨에도 불구하고 실제 임상현장으로 통 합되지 못하고 있는 이유로 결과 해석의 문제를 중요하게 다루고 있 다[21]. 그러므로 심부전 환자에서 측정되는 삶의 질 수준이 대상자 에게 실제 어떤 의미인지, 환자 특성 및 상태에 따른 삶의 질 차이는 무슨 의미가 있는지, 중재로 인한 측정 수준의 변화가 대상자에게 의미있는 변화인지를 확인하는 후속 연구가 필요하다.
마지막으로 국내 간호중재 연구에 대한 질 평가결과, 심부전 환 자 대상 중재연구는 대부분 교육 및 상담 중재로서, 결과보고와 관 련된 질 평가 기준은 모두 충족되었다. 그러나 대상자 탈락률이 높 아 질 평가 도구의 충족기준(12주 추적기간은 20%, 1년 추적기간은 30% 이내)을 초과하는 경우가 많았다[22]. 적용된 중재의 특성상 심 부전 환자가 지속적, 자발적으로 노력해야 연구참여가 지속되는데 힘들어 도중에 포기하는 경우가 많은 것으로 유추된다. 실제 심부 전 환자들에게 적용되는 자가관리 프로그램은 다학제적 팀에 의한 다양한 중재요소로 구성되고 의료진의 감독 하에 복잡하게 적용되 면 기존 표준 프로그램보다 나은 결과가 도출된다고 알려져 있다 [7,11,14]. 때문에 환자들의 인식전환을 통해 중재 이행의 필요성을 강하게 지각하고 유지하는 것이 필요하다. 그리고 구체적으로 어떤 요인들이 적절한 자가관리 지속에 영향을 미치는지에 대한 추가 연 구가 이루어져야 할 것이다.
한편, 추후 근거합성을 위한 기본 요건인 무작위 배정과 이중맹 검 관련 기준들은 대부분 충족하지 못하였다. 최근 연구결과의 축 적 속도가 증가하면서 근거기반간호에 대한 요구도가 증가하고 있 다[18]. 이를 바탕으로 체계적이고 양적인 근거합성과 관련된 구체 적인 지침이 마련되고 공유되었으나, 무작위 배정과 이중맹검 기준 이 충족되지 못하면 결과 도출시 심한 오류가 발생할 수 있는 약물 효과 관련 임상시험에 한하여만 엄격하게 적용되는 실정이다[29]. 교육과 상담 방법으로 구성되어 복합적인 간호중재의 특성상 실제 중재 시행시 중재의 확산 가능성 때문에 실험군과 대조군을 동시 에 진행하기 어렵고 연구자가 연구보조원과 함께 중재를 진행하고 연구결과를 조사하는 경우가 많아 무작위 할당과 적절한 맹검을 유지하기 어렵기 때문이다[29]. 그러므로 간호중재 구성 시 중재의 확산 가능성을 차단하고 중재 후 연구결과 수집만을 위한 연구보 조원을 계획하는 등 무작위 배정과 맹검 요건 충족을 위한 다양한 해결책을 고려하는 것이 필요하다. 일례로, 응급실 재방문을 감소 시키기 위한 퇴원 간호중재의 효과를 보기 위한 연구[30]는 환자에 게 제공되는 중재가 이미 모두 들어있어 봉합된 봉투를 연구간호사 가 건네받아 그 안에 들어있는 내용대로 퇴원 중재를 진행하는 방 식을 취하였고 결과 추적은 병원 내 전산담당원이 일괄적으로 해 당 환자의 자료를 추출하는 것으로 진행하여 이중맹검을 유지하고 결과 수집의 편향을 방지하였다.
이상의 연구결과를 통해 향후 심부전 환자 대상 간호연구의 발 전 방향을 제시하면, 첫째, 심부전 환자 대상 연구에서 연구대상자 선정시 국내 심부전 환자에 대한 특성을 고려하고 기본 진단기준인 좌심실박출계수와 NYHA 중증도 분류체계를 제시하는 것이 필요 하다. 둘째, 연구결과가 축적될 수 있도록 중요한 개념에 대한 일관 된 변수 명명 또는 설명이 필요하고, 측정 도구 선정 시 신뢰도 뿐만 아니라 타당도 확보 여부를 반드시 확인하여야 할 것이다. 셋째, 심 부전 환자의 건강관련 삶의 질 수준의 의미를 파악하는 연구가 필 요하다. 넷째, 중재연구는 무작위 배정과 맹검기준 충족이 필수적인 무작위배정대조군설계 연구로 설계하는 노력이 필요하고, 참여한 대상자의 탈락률을 감소시키기 위한 전략이 필요하다.
결 론
본 연구는 심부전 환자 대상 국내 양적 간호연구 총 35편을 대상 으로 분석한 문헌고찰 연구이다. 주요 연구결과로는 첫째, 심부전 환자 대상 국내 간호연구는 관찰연구, 그리고 외래 환자가 대상인 연구가 많았고, 연구대상자의 선정기준 제시에서 심부전 환자 진단 기준으로 가장 기본 요소인 좌심실박출계수와 NYHA 중증도 분류 체계를 언급하지 않은 논문이 대다수였다. 둘째, 심부전 환자 대상 주요 연구변수를 살펴본 결과, 심리적 영역으로 자가간호와 건강관 련 삶의 질, 생물학적 영역으로 신체활동 변수가 가장 많이 연구되 었고, 사회적 영역으로 질병지식과 사회적 지지가 포함되었다. 셋째, 최근 심부전 환자의 건강결과 변수로서 강조되고 있는 건강관련 삶 의 질의 경우 국내 환자에서 삶의 질 점수범위가 비교적 넓어 이에 대한 종합적인 이해가 필요함을 확인하였다. 마지막으로 중재연구 의 질 평가 결과, 향후 근거 합성을 위한 기본 요건인 무작위 배정과 맹검 기준을 보완한 간호중재 연구의 활성화가 요구된다.
본 연구를 통해 국외와 유사하게 심부전 환자 간호에서 중요한 개념인 자가간호, 신체활동, 건강관련 삶의 질이 강조되고 있다는 점은 전세계적 연구흐름과 동일하다는 점을 확인한 반면, 연구대상 자의 선정기준이 구체적이지 않고, 측정도구의 타당도 확보가 부족 한 점, 건강관련 삶의 질 수준에 대한 종합적인 논의가 없는 측면, 중재연구시 무작위 배정과 맹검 기준 준수가 필요한 점은 추후 보 완해야 하는 부분이다. 본 연구는 국내 심부전 환자 대상 양적 간호 연구를 포괄적으로 분석하여 추후 연구 시 고려할 점과 연구가 필 요한 내용을 제시함으로써 향후 심부전 환자 대상 간호연구 수행시 지침이 될 수 있을 것으로 기대한다.
CONFLICTS OF INTEREST
The authors declared no conflict of interest.